脳卒中とは?前兆はある?原因や症状、予防について解説
「脳卒中」は、脳梗塞、脳出血(出血性脳卒中)、くも膜下出血の総称です。脳梗塞は、脳への血流が「血栓」(けっせん)や「塞栓」(そくせん:血液中を漂っているクラスタ)により遮断されることで発生。脳出血(出血性脳卒中)は、脳内の血管が破れて血液が脳組織に漏れ出すことにより発生します。そして、くも膜下出血は、脳と脳の外側を覆う膜(髄膜)の間のスペースで血管が破裂することにより発生するなど、それぞれ、発症の機序(きじょ:仕組みのこと)や原因が異なっているため、各疾患について理解を深めることが重要です。脳卒中の種類、原因となりやすい生活習慣、症状などについて、解説していきます。
脳卒中の種類
脳卒中には、脳梗塞、脳出血、くも膜下出血があります。
血管が詰まる「脳梗塞」

脳梗塞とは、脳血管が何かしらの要因で閉塞し、脳組織が壊死する病態です。突然現れる症状には、片側の手足の麻痺やしびれ、言葉の混乱、意識障害などがあり、後遺症を残すことがほとんど。また、高血圧、糖尿病、脂質異常、高尿酸血症、メタボリックシンドロームなどの生活習慣病や慢性腎障害が、脳梗塞を引き起こす原因となります。
血管が破れる「脳出血」「くも膜下出血」
脳出血
脳出血は、脳内の細い血管が破れて出血を引き起こす状態。主な原因は高血圧であり、高血圧症による動脈硬化が血管をもろくし、高血圧の負担によって血管が破れる悪循環が起こります。出血した血液は限られた空間に留まり、周囲の脳細胞を圧迫し、その結果、様々な症状が出現。出血量が多い場合は脳圧が上昇し、命にかかわる状態になることもあります。脳出血では、典型的な症状として、頭痛、めまい、悪心、嘔吐、半身や手足の麻痺、しびれなどが出現する傾向です。
くも膜下出血
くも膜下出血は、脳の「くも膜」と「軟膜」の間にある狭い空間に、血液が広がる状態です。くも膜下出血の主な原因は、高血圧による動脈硬化で「動脈瘤」(どうみゃくりゅう)が破裂することで血液が急激に広がり、脳圧の上昇や様々な症状を誘引。動脈瘤は高血圧の他、先天性の血管異常でも発生することがあります。くも膜下出血は、出血の量によっては意識喪失や死亡に至る例も。
なお、くも膜下出血の症状としては、突然の激しい頭痛、めまい、吐き気、嘔吐などです。少量の出血の場合は意識を取り戻すこともありますが、大量の出血や脳内への血液侵入では、重篤な障害が残る可能性が高い傾向にあります。
脳卒中は治るのか
一度発症した脳梗塞や脳出血、くも膜下出血などは、完治することはありません。これは、脳内に傷痕として残ります。脳の重要な領域を外れた病変の場合、脳の腫れが収まることで、症状が軽減されることがあり、治ったと誤解されることも。しかし、かなり時間が経った脳梗塞や脳出血、くも膜下出血でも、脳画像では痕跡が確認されるため、実際には治癒していないのです。これは、脳や脊髄は再生しない臓器であるため、このような状況となります。
幸い、「幹細胞」(かんさいぼう:様々な種類の細胞に変わることができる細胞)を使用した移植治療が進展しており、将来的には脳や脊髄の病変を本当に治療できる可能性も出てきました。
しかし、現時点では病変が重要な部位を避けることを願うか、脳血管疾患を予防するために医師と相談しながら、日常生活に注意を払うことが重要です。
脳卒中の原因になりやすい生活習慣

脳卒中の原因の原因になりやすい生活習慣には、①「食生活の乱れ」、②「睡眠不足」、③「運動不足」、④「喫煙、飲酒」などが考えられます。
- 1食生活の乱れ
-
塩分が多い食事
塩分の摂りすぎは高血圧の主な原因のため、塩分の摂取量を控えることが重要。日本人の平均摂取量は11~12gですが、1日の摂取量を6g未満に抑えることが推奨されています。塩分は調味料や加工食品に多く含まれているので、みそ汁や漬物を控えたり、醤油の代わりにポン酢や香辛料を使用したりするといった工夫が必要です。
動物性脂肪の摂取
動物から抽出される「動物性脂肪」の摂取にも注意しましょう。脂肪の割合が増えると動脈硬化を進めるリスクが高まります。特に動物性の脂肪に含まれるコレステロールは、動脈硬化の原因となるのです。
過剰な糖分摂取
砂糖の過剰な摂取は、肥満、2型糖尿病、代謝症候群(代謝が阻害されて起こる症状で、肥満、高血圧、血糖値上昇、高脂血症などがある)のリスクを高めます。これらは脳卒中の危険因子です。
- 2睡眠不足と睡眠障害
-
睡眠不足によるストレスが続くと、糖の代謝にかかわるインスリンの働きが悪化し、糖尿病の発症リスクも高まるとされています。また、「閉塞性睡眠時無呼吸症候群」は、酸素不足によって脳が覚醒状態になり、交感神経が活発に。この結果、血管が収縮し、心臓や血管に負担がかかり、高血圧や脳卒中のリスクが増加します。
- 3運動不足
-
アメリカ心臓協会「AHA」(American Heart Association)によれば、脳卒中の診断をされたことがない成人143,180人を対象に行われた研究において、運動不足の状態で、長時間座ったままの姿勢を続ける人は、脳卒中になる確率が高いという結果が発表されました。また、カナダのカルガリー大学などが2000~2012年(平成12~24年)のうちに行った追跡調査中に、2,965件の脳卒中が確認されています。
これらの調査回答から、脳卒中による入院または救急外来受診までの中央値時間は5、6年。この原因を「身体活動」、「余暇の座位時間」、「年齢」に相互作用があるとしたのです。研究者達は、余暇の座位時間が1日8時間以上の過剰な時間は、身体活動の低い60歳未満の個人において長期的な脳卒中リスクと関連付けています。
- 4喫煙、飲酒
-
喫煙は脳梗塞の原因のひとつ。煙草には、様々な有害物質が含まれており、これらの物質が血管を収縮させ、動脈硬化を進行させることで、脳梗塞のリスクが高まるのです。またアルコールには、血圧を上昇させる作用があります。煙草やアルコールを控えめにすることが肝心です。
脳卒中の症状
脳卒中には、脳の異なる領域が担っている機能によって、様々な症状が出現。具体的な症状は、詰まった動脈や出血の部位によって異なります。種類別に見ていきましょう。
脳梗塞、脳出血

脳梗塞や脳出血では、多くの人が片半身の麻痺を経験します。麻痺の範囲は脳の障害部分に依存。基本的には、右半球で脳卒中が生じると左麻痺が生じ、左半球で脳卒中が生じると右麻痺を発症します。
また、麻痺と同時に、その半身の感覚異常が現れることがあり、特に脳の「視床」(ししょう)と呼ばれる部位を損傷すると、「視床痛」と呼ばれる感覚障害が出現。
さらに、言語障害には、「失語症」(話す、聞く、読む、書くなどの言語機能を損なうことで、これらの能力ができなくなった状態のこと)と「構音障害」(こうおんしょうがい:発声や発音がうまくできない障害)があります。言語障害は、周囲からの理解が難しく、本人は状況の把握ができるため、非常に混乱を感じることも。
その他、右脳の障害では右目や左目の左半分が見えなくなったり、視野が狭くなったり、ぼやけたりする視野障害が生じます。
くも膜下出血
脳内の出血では、出血量によって頭痛を感じるケースがありますが、特にくも膜下出血では、頭が割れるような激しい痛みが出現。
また、くも膜下出血の前兆や初期症状としては、「一過性脳虚血発作(TIA)」があります。一過性脳虚血発作は、一時的に脳へ血流が流れなくなることで、手足のしびれ、顔半分のしびれ、けいれん発作、激しい頭痛、意識を失う、舌がもつれて言葉がうまく話せない、言葉が理解できないといった症状が短時間、通常は数十分から1時間の間のみ出現。症状はすぐに回復することから、多くの方が放置しがちです。しかし、これらの症状は脳卒中の前兆である可能性が高いため、医療機関を受診しましょう。
脳卒中を再発防止するには
脳卒中は再発しやすい疾患として知られています。脳卒中の再発を防止するためには、持病の治療を行い、同時に生活習慣を見直すことが大切です。
持病の治療
高血圧
高血圧は、最も脳卒中になる要因。そのため、脳卒中の再発予防として、日頃から血圧を把握しておくことが重要です。血圧の目標値として、 病院では少なくとも140/90mmHg未満を目指し、自宅では135/85mmHg未満を目標とします。
脂質異常症
脂質異常症は、血液中のコレステロールや中性脂肪の値が異常になる病気で、脳梗塞の再発リスクを高める要因のひとつ。脂質異常症は血管を傷付け、コレステロールが血管内に入り込んでプラークを形成する可能性があります。目標値としては、LDLコレステロール値を120mg/dL未満に保つことが望ましいです。
糖尿病の治療
糖尿病がある場合は、血管を傷める可能性があり、脳梗塞の再発リスクが高くなります。合併症の予防のためには、ヘモグロビンA1c値を7.0%未満、空腹時血糖値を130mg/dL未満、随時血糖値を180mg/dL未満に保てるようにしましょう。
生活習慣の見直し

規則正しい生活
脳卒中の再発予防に役立つ生活習慣は、まず規則正しい生活が挙げられます。不規則な生活はストレスを引き起こし、食事や睡眠の乱れを招く可能性が高いため、食事は3食規則正しく摂取し、適切な睡眠を心がけましょう。
水分補給
水分不足は血液の粘度を上げ、血栓形成や血管の詰まりを引き起こす可能性があります。のどの渇きを感じる前に、こまめに水分を摂取する習慣を身に付けましょう。ただし、心不全などその他の疾患を治療している場合には、水分摂取量が制限されていることもあるため、医師の指示に従う必要があります。
適度な運動
適度な運動は心肺機能を改善し、筋肉や骨の強化、ストレス解消、肥満の予防、血圧の低下に効果的です。
食事の管理
食事の管理も重要です。肥満は脳梗塞の再発リスクを高めるため、食事は1日3食で腹八分目を心がけましょう。減酒、禁酒も脳梗塞の再発予防に効果があります。適度な飲酒量は個人によって異なりますが、アルコールの摂取量には注意が必要です。
禁煙
喫煙は血栓形成を促進するため、禁煙が推奨されます。すぐに禁煙することが難しいと感じた場合、医師が個々の患者に合わせた禁煙支援をしてくれる「禁煙外来」に相談することもおすすめ。自分だけで急に禁煙することで「離脱症状」(依存性のある薬物などを中止することで起こる病気のこと。頭痛やめまい、不安などの症状などがある)が出ることもあるので、注意が必要です。禁煙外来では、ニコチンガム、パッチなどの「ニコチン代替療法」、薬の処方が行われ、継続的なフォローをしてもらえます。
脳卒中早期発見のコツ
脳卒中を早期発見するためには、どのような前兆があるのか、またどのような症状が出始めたら、脳卒中を疑うと良いのかを理解しておくことが重要です。
前兆を知っておくこと
脳梗塞の前兆
脳梗塞の前兆として、片側の半身が痺れる、手に持っている物を突然落としてしまう、言葉が出てこない、話が通じない、ろれつが回らないなどの症状が現れることがあります。ただし、脳卒中の初期症状は軽度な場合があるため、「たいしたことはないだろう」と放置してしまうことも。しかし、このような症状が出た場合は、早い段階で適切な治療を受けることが重要になります。放置すると症状が進行し、悪化する可能性があるため、注意が必要です。
くも膜下出血の前兆
くも膜下出血の前兆の症状には、血圧の激しい上昇または下降、急な頭痛、視力の低下、めまいの発生、吐き気、嘔吐、意識の低下、頭の違和感などが生じます。
くも膜下出血の前兆では、特に血圧が急激に上昇または下降するのが特徴的。動脈瘤が存在し、生活習慣病もある場合には、定期的に血圧を測定し、理由の分からない血圧の乱高下に注意しましょう。急な頭痛も特徴的な症状のひとつであり、「警告頭痛」とも呼ばれますが、頭痛の程度や起こる頻度は個人によって異なります。また、目の痛み、物が二重に見える、まぶたの下がり、めまい、吐き気、頭の中に異様な感覚が出現したりすることも。
これらの前兆症状はしばらくすると自然に治まってしまうこともありますが、数日後に大きな発作を引き起こすことが少なくありません。くも膜下出血では、動脈瘤から少量の出血が起こったり、動脈瘤が神経を圧迫したりすることで軽度な症状が現れることもあります。
脳出血の前兆
脳出血の前兆は、基本的には存在しません。脳出血は突然発生し、初期症状は様々。頭痛、嘔気や嘔吐、顔面の麻痺、片麻痺、構音障害、意識障害などが初期症状として現れることがあります。
「FAST」チェック
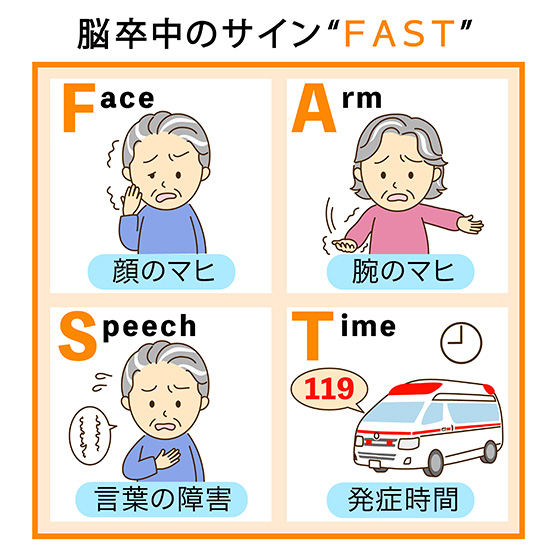
早期発見が重要な脳卒中をチェックするために、「FAST」(ファスト)と呼ばれるチェックリストが開発されています。FASTを構成する項目を、順に見ていきましょう。
「F」はFace(顔)のF
「F」はFace(顔)のFで、顔をチェック。顔が片側だけ垂れ下がるなどの症状がある場合、要注意です。
「A」はArm(腕)のA
「A」はArm(腕)のAを表しており、腕のチェックをします。両腕を前に突き出し、片方の腕や手の動きが不自然であったり、まったく動かなかったりする場合、注意が必要です。
「S」はSpeech(話し方)のS
「S」はSpeech(話し方)のSを表し、話し方のチェックをします。ろれつが回らない、言葉がうまく出ない、周囲の言葉を理解できないなどの症状がある場合、脳卒中の可能性があるのです。
「T」はTime(時間)のT
TはTimeのTで、時間を示します。脳卒中の治療は時間との戦いです。治療が遅れると後遺症や死亡のリスクが高まるため、早急な対応が必要。FASTを使うことで、顔や腕、話し方に異常があるかを素早く確認することができ、脳卒中の疑いがある場合には迅速な医療対応が行われることにつながります。
これらの症状が現れた場合は、すぐに医師の診察を受けることが大切。早期発見と迅速な治療が脳卒中の予後に大きな影響を与えます。
脳卒中になったときの対応
患者を安静状態にして救急車を呼ぶ

周囲の人が脳卒中と考えられる症状を起こした場合、次の注意点に気を付けて行動しましょう。
まず、頭を高くしないようにし、安全な場所へ静かに移動。体を動かす際には、首に手を当てて頭が動かないようにします。体を横にするときは、頭を水平な位置に寝かせることが重要。頭を高く上げると、脳の血液循環が悪くなり、状態が悪化する可能性があるからです。周囲の安全を確保し、患者を安静に保つことができたら、救急車を呼び、患者を病院に搬送します。
以下のような症状がひとつでも突然現れた場合は、脳卒中を疑い対応しましょう。
- 突然顔や手足のしびれ、脱力感が現れた
(特に片側の手足、例えば右側または左側だけに起こった場合) - 突然言葉の障害や混乱状態になった
- 舌がもつれたような感じや言いたいことが言えない
- 相手の言葉が理解できない
- 突然片目または両目が見えなくなったり、見えにくくなったりする
- 突然のめまいや歩行障害が現れた
- 原因不明の激しい頭痛が突然生じた
早期にリハビリテーションを開始する
急性期リハビリテーション
緊急時や治療直後は、患者の生命維持が最優先。発症からの14日間は、全身の状態が急速に変化し、再び危険な状態に陥りやすいため、患者の生命を守るための治療が施されます。この期間は、ベッド上でのリハビリテーションが主な内容になりますが、「廃用症候群」(はいようしょうこうぐん:寝たきりや不活動状態が続くことにより筋肉が衰え、関節が硬くなり骨が萎縮し、運動機能が低下してしまう状態)と呼ばれる状態を防ぐために、無理のない範囲でリハビリテーションを行う必要があるのです。
なお、この時期は急性期と呼ばれます。急性期に行われるリハビリテーションは、理学療法士によって、ベッドの上やベッド周辺で実施。主な内容は以下の通りです。
| 急性期に行われるリハビリテーション |
|---|
|
回復期リハビリテーション
回復期リハビリテーションは、急性期を経て、病態や血圧が安定した段階で開始。回復期では、患者の症状に応じて、運動機能や嚥下(えんげ)機能、高次脳機能などの改善を目指したリハビリテーションが主な内容です。
回復期に行われるリハビリテーションには、理学療法士による基本的な動作の再獲得、作業療法士による日常生活上の細かな動作の訓練、言語療法士による嚥下・言語機能の訓練などがあります。
| 回復期に行われるリハビリテーション | |
|---|---|
| リハビリテーションの内容 | |
| 理学療法士 |
|
| 作業療法士 |
|
| 言語聴覚士 |
|
施設への入居も検討する
脳卒中のリハビリテーション施設としては、「回復期リハビリテーション病院」や「介護老人保健施設(老健)」などがおすすめ。回復期リハビリテーション病棟がない病院の場合、発症から日が浅い段階であれば、比較的スムーズに回復期リハビリテーション病院への転院が可能です。
症状が回復期リハビリテーション病院への入院に該当しない場合や、回復期リハビリテーション病院での入院期間が終了した場合は、介護老人保健施設(老健)などの施設を検討することになります。介護老人保健施設(老健)は、自宅に戻るためのリハビリテーションを提供する施設。介護老人保健施設(老健)の入所には、介護保険の申請が必要になるため、入院中に早めに手続きを進める必要があります。
回復期リハビリテーション病院や介護老人保健施設(老健)における入院の期間は、通常約3ヵ月。しかし、状態によっては期間が延長されることもあります。
脳卒中と老人ホーム探し
脳卒中から復帰しても、自宅へすぐに戻ることが難しい場合もあります。その場合「回復期リハビリテーション病院」へ転院し、その後「介護老人保健施設」、「有料老人ホーム」への入所を検討することもおすすめです。
回復期リハビリテーション病院

回復期リハビリテーション病院は、脳卒中の後遺症や骨折などで身体機能が著しく低下した方を対象とした医療機関。専門のスタッフが、日常生活動作の改善や在宅復帰、寝たきりの予防などを目標に、リハビリテーションに取り組んでいます。
具体的なリハビリテーション内容は、各患者の状況や状態によって様々。主治医、リハビリテーションスタッフが患者を評価し、患者と相談しながら、適切なリハビリテーションプログラムを実施していきます。一般的には、回復期リハビリテーション病院では、1日に3時間程度のリハビリテーションが実施され、必要に応じて自主訓練や家族指導も行われます。
回復期リハビリテーション病院への入院条件として、急性期を脱しているのが最低条件。実際に長期的なリハビリテーションが必要と判断された場合は、急性期病院から回復期リハビリテーション病院に「診療情報提供書」を送り、入院可能かどうかの判断を受けることになります。また、回復期リハビリテーション病院には入院期間の制限があり、例えば、重度の脳梗塞では180日間です。
介護老人保健施設(老健)
病状が重篤で、回復期リハビリテーション病院への入院に該当しない場合や、回復期リハビリテーション病院での入院期間が終了した場合は、介護老人保健施設(老健)を探しましょう。
介護老人保健施設(老健)では、自宅復帰を目指して、リハビリテーションに取り組むことができます。ただし、認知症の症状や精神症状が出ている場合は、介護老人保健施設(老健)への入居が難しくなる場合も。その際には、認知症専門の病院や精神科に入院し、症状がある程度落ち着くのを待ちましょう。
介護付き有料老人ホーム
病状が落ち着き、リハビリテーションも終了した場合には、ゆっくりと長期間を過ごせる介護付き有料老人ホームを検討するのもおすすめです。介護付き有料老人ホームでは、日常的な介護サービスに加えて、食事、入浴などの日常生活のサポート、散歩、屋外レクリエーションなども楽しむことができ、自宅に近い環境で過ごすことが可能。脳卒中の方は、心臓疾患や高血圧などの慢性疾患を抱えている場合が多いため、医療機関が併設されている介護付き有料老人ホームを選ぶと安心です。


